
Pier Roberto Dal Monte
|
“Vi sono limitate evidenze per ciò che riguarda l’efficacia di queste soluzioni, Sono necessarie ulteriori ricerche sia durante questa pandemia per migliorare la credibilità delle evidenze sulla telemedicina, la telesalute e/o i risultati relativi della Sanità elettronica - eHealth per coloro che vivono con malattie croniche”. Digit Health. Dec; 7: 2021
|
Qual è la differenza tra tele-salute e telemedicina?
“Spesso si usano i termini Telemedicina e Telesalute in modo intercambiabile. Tuttavia, c'è una certa differenza tra questi due termini. Telesalute è un termine più ampio di Telemedicina in quanto indica sia servizi non clinici remoti (come riunioni amministrative o raccolta dati sanitari, epidemiologici, etc). Il termine Telemedicina va pertanto limitato ai soli servizi clinici a distanza”. American Telemedicine Association. Telehealth: Defining 21st Century Care. 2020.
In questi ultimi tempi, sulla scia degli entusiasmi dell’arrivo di fondi specificatamente indirizzati alla tele-salute o medicina on line e/o la medicina digitale, peraltro ultimamente un po' spenti, considerando che non vi è una totale adesione alle regole su cui si basa l’assegnazione dei fondi del PNRR e il ritardo con cui molte amministrazioni od organizzazioni regionali o locali riescono a presentare piani corrispondenti ad attuabili e concordanti (o maiora premunt), si è risvegliato un certo interesse su queste innovazioni che tendono a riorganizzare il SSN.
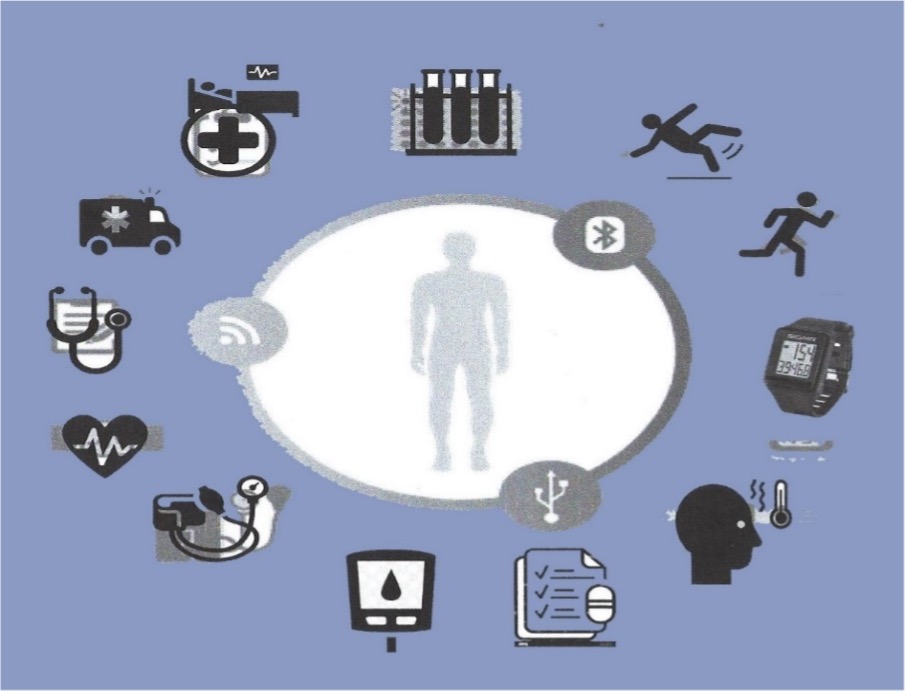
Tra le strutture che dovranno essere innovate per rispondere meglio alle attuali e future situazioni d’urgenza e alle richieste dei cittadini oltre a quelle del rinnovo delle apparecchiature digitali e l’estensione di quella che complessivamente doversi intendere semanticamente per tele-salute o e-health che è un termine polivalente che correla tutte le informazioni mediche ed i servizi sulla salute basate sulla trasmissione elettronica, compresa la cartella elettronica universale e la diffusione del FSE, e che contiene anche la telemedicina, una modalità di trasmissione online che va considerata a se stante, poiché si riferisce specificamente ai servizi clinici a distanza; mentre la tele-health può riferirsi a servizi sanitari anche non clinici, quali appunto la raccolta dati, la cartella clinica elettronica, la documentazione iconografica, FSE, etc). La telemedicina è infatti lo scambio di informazioni medico-cliniche da un luogo all'altro utilizzando la comunicazione elettronica, che serve a migliorare lo stato di salute del paziente e per questo passa anche sotto il nome di teleassistenza. Essa ha molteplici applicazioni e può essere utilizzata passando per diversi servizi, tra cui vari strumenti wireless, l’e-mail, i video bidirezionale, smartphone e altri metodi di tecnologia delle telecomunicazioni.
Essendosi dimostrata ed acquisita da almeno 40 anni, la possibilità che le strutture sanitarie possano estendere per via elettronica i loro servizi a pazienti in località remote, la telemedicina è cresciuta rapidamente ed è diventata spesso, specie in alcuni Paesi a tecnologia avanzata, una parte integrante di dipartimenti specializzati, ospedali, studi medici privati, assistenza sanitaria a domicilio, residenza e luogo di lavoro dell’utente anche in località remote. Uno strumento che rende l'assistenza sanitaria più accessibile poiché medici e pazienti possono condividere con i medici informazioni in tempo reale dallo schermo di un computer o dei diversi sistemi di comunicazione all'altro. Utilizzando software di telemedicina, i pazienti possono consultare un medico o un assistente sanitario per la diagnosi ed il trattamento anche senza dover attendere una visita ambulatoriale, comodamente a casa loro. Se in possesso poi di alcuni dispositivi medici elettronici di proporzioni minimali o addirittura chips o biosensori collegati direttamente al proprio organismo da una posizione lontana possono trasmettere e mostrarne la lettura.
La telemedicina, che può pertanto semplicemente essere definita come “l'erogazione a distanza di servizi sanitari clinici”, avendo un ampio campo di utilizzazione, può suddividersi in tre fondamentali modalità d’impiego:
- Quella asincrona: la trasmissione (videoconferenza - store-and-forward - archivia ed inoltra e l’imaging o trasmissione immagini) di informazioni mediche a un operatore sanitario qualificato che valuta e decide sul materiale ricevuto anche se non è direttamente connesso in tempo reale.
- Quella sincrona o di medicina interattiva (contatto video e audio dal vivo): con comunicazione in tempo reale tra il paziente e l'operatore sanitario qualificato, la più tipica forma di telemedicina clinica.
- Quella di monitoraggio remoto del paziente (R.P.M.): i pazienti o gli operatori sanitari utilizzano dispositivi elettronici mobili tecnologicamente avanzati per registrare i dati clinici dei pazienti ad un operatore sanitario che li valuterà, utilizzando speciali sistemi informatici di telemedicina o applicazioni software speciali installate su computer, smartphone o tablets, di cui si farà carico.
Le connessioni sono generalmente connessioni point-to-point o muti punto ad un preferibilmente livello nodali ATM (PPPoA) o Ethernet (PPPoE). Molto utilizzato naturalmente anche con le connessioni GPS. Queste connessioni sono per lo più reti private ad alta velocità, generalmente o auspicabilmente con tecnologia 5G.
Questi servizi esternalizzati possono includere quindi la valutazione dell'ictus, i servizi di salute mentale, i pazienti in terapia intensiva, lesioni dermatologiche, le rxgrafie e situazioni d’urgenza, etc. mentre i collegamenti con i centri di monitoraggio diretto vengono utilizzati per i pazienti, per lo più cronici, che necessitano di servizi di assistenza domiciliare quale il monitoraggio metabolico (diabete in particolare), polmonare o cardiaco a domicilio.
Oltre a migliorare l'accesso dei pazienti, consentendo anche ai medici e alle strutture sanitarie di raggiungere altri servizi talvolta a grandi distanze e, in situazioni di carenza di servizi assistenziali sia nelle aree rurali che urbanizzate, la telemedicina è in grado porgere il servizio a milioni di pazienti. Per questo la telemedicina ha di norma il vantaggio di contenere o ridurre i costi dell'assistenza sanitaria sia per una migliore gestione delle malattie croniche, sia per la riduzione di inutili spostamenti, la riduzione delle degenze ospedaliere e sia per la condivisione del personale sanitario professionale e superando effettivamente, come molti studi hanno dimostrato, i servizi tradizionali fornendo ai pazienti l'accesso a ‘fornitori di salute’ che sarebbero altrimenti inaccessibili. In attesa ancor della scarsa connessione 5G che aumenterà lo spazio o la quantità di comunicazioni trasmissibili e la sua velocità, di cui l’Italia è ancora fortemente, ancora una volta deficitaria , essendo al 45 posto nel Mondo, anche il sistema wireless attuale può essere utilizzata per comunicare tra il paziente ed i maggiori centri di cura.
Naturalmente considerando le molte di attività assistenziali che possono essere connesse ed utilizzate e i vantaggi che ne possono trarre sia la gestione dei pazienti che l’attività di tutto il sistema sanitario una volta superate le problematiche esistenti e, ad essere “realisti “, anche il costo di una organizzazione così connessa, prima di iniziare un piano “Telemedicina” è fortemente auspicabile fare una pianificazione molto ben congegnata e valutare attentamente i pro ed i contra. Infatti accanto ai vantaggi, che potrebbero essere eccezionali, specie se collegati in futuro a sistemi di Intelligenza Artificiale, vi sono anche alcuni inconvenienti, essendo necessari - al di là delle remore sulle sue basi culturali e professionali, per il Medico o la Struttura Sanitaria che utilizza il Sistema- : ambienti adatti, attrezzature aggiornate di ricezione/trasmissione, personale qualificato, una salvaguardia legale pertinente (la privacy, l’errore diagnostico, la responsabilità della presa a carico del paziente, i costi nell’attività privata, etc..),. e dalla parte dei pazienti, come si vede nel rettangolo allegato, le strutture adatte, ma soprattutto la capacità di saperle gestire fluentemente.
Tabella 1. Per ciò che riguarda l’attrezzatura, ricordiamo di quali attrezzatura debbano essere forniti i pazienti per ottenere il miglior risultato da una visita a distanza con il medico o l’operatore sanitario:
|
E come iniziare? Le proposte o i presupposti per impiantare una rete telematica sanitaria sia in un’ASL sia a livello regionale che entro il SSN nazionale (e naturalmente anche nel Privato) dovrebbero nascere da una chiara motivazione per cui si vuole offrire tale servizio, l'Amministrare del sistema dovrebbero per principio avere, la completa conoscenza delle basi pratiche su cui si basa il sistema acquisendo chiaramente il concetto di quanto la prassi medico clinica ‘a distanza‘ differisca dalla storica esperienza medica, anche perché per ora, la maggior parte dei medici, non è pronta per effettuare tale transizione, conoscendone anche le limitazioni. E’ necessario quindi che via sia un stretto contatto tra tutti gli attori coinvolti e con gli esperti informatici in tale campo, che concordino pensando in primo luogo agli utenti e alle loro esigenze per sviluppare il disegno o un piano completo. Non distaccandosi, anche se parzialmente, dalla “vecchia” medicina, se non previ corsi ufficiali obbligatori sinora dimenticati e alla mercé dei fornitori.
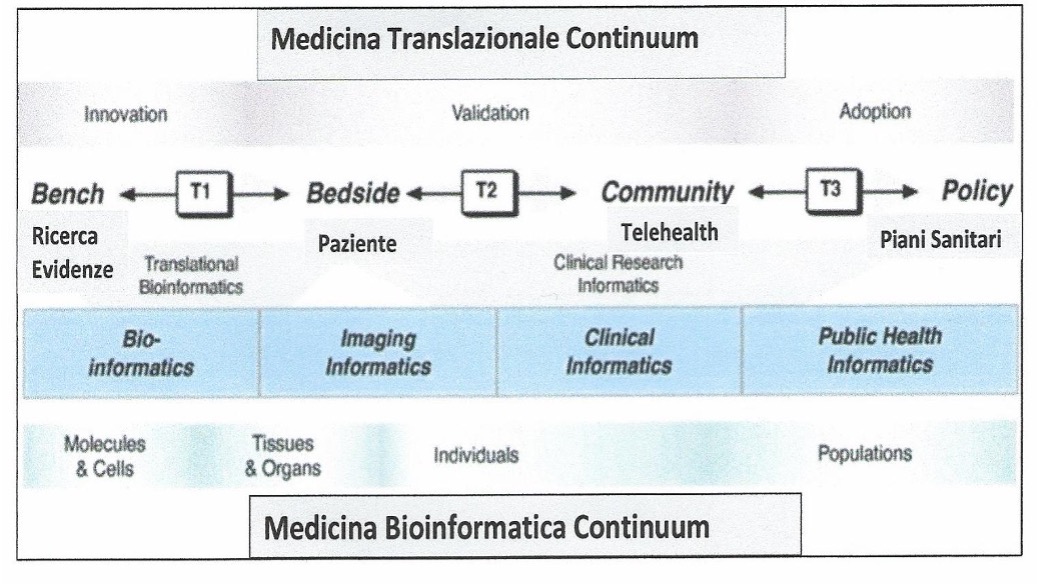
Inutile poi ricordare ai Colleghi medici che le diverse Malattie di organo hanno le note diverse espressività o sintomi e non tutte, in forte maggioranza, apprezzabili o documentabili anche a distanza per via telematica e quindi, come si è detto possono esservi discrepanze tra la visita in presenza e la tele-visita o visita virtuale e pertanto bisognerà fare una scelta almeno iniziale di ciò che accertabile e cosa non è con essa. Come appare importante quali mezzi o device di monitoraggio si devono usare nelle diverse circostanze, ben sapendo che alcuni controlli hanno una possibilità di una sicura interpretazione mediante i dispositivi di contatto elettronico, mentre altre non sono per ora nella situazione da essere registrate e trasmesse (ricordiamo che per ora ben si trasmettono e si interpretano il polso, la pressione arteriosa, la glicemia, che sta per arrivare la registrazione a distanza dell’ECG ed il saturimetro). Partendo anche dalla nozione che non vi sono ancora sufficienti studi basati sull’evidenza clinica i quali dimostrino i veri e maggiori vantaggi della telemedicina e forse viviamo ancora sotto un mito scientifico, lontani ancora da un’applicazione incompiuta della moderna Medicina Translazionale o di Bioinformatizzazione translazionale, dove si dovrebbe trovare il punto d’incontro più avanzato, ed unitariamente inteso, della pratica della medicina scientifica avanzata, secondo il principio “from bench to bedside” o processo di trasferire le ricerche della scienza di base, dalle evidenze accumulate, alla sua applicazione clinica attraverso la connessa comunicazione informatica. E senza voler entrare nello scivoloso dibattito di cosa parliamo, quando parliamo oggidì di vera medicina clinica, col malato in presenza la cui sofferenza deve essere ascoltata, vissuta, osservata e chiarita. essendo Egli il nostro fine ultimo, riteniamo che, concludendo: si tema o si auspichi tale dirompente tecnologia visio-virtuale che alla fine in gran parte prevarrà il buon senso. Iniziando dalla Facoltà di medicina, la sede dove le conoscenze mediche potranno incontrarsi (“e pluribus unum” ) in un punto di equilibrio, non troppo rivoluzionario, ma razionale tra le sue diverse “scienze”, non trascurando i problemi pratici che si incontrano nella assistenza a distanza.
Tabella 2. Svantaggi o problemi derivanti dall’assistenza a distanza. Specie nelle fasi iniziali.- Obiezioni sulla tecnologia, mentre molti medici sono favorevoli all’utilizzo della telemedicina, come parte parziale o integrale di un piano di clinico generale, alcuni temono che non si possa costruire lo stesso rapporto con i pazienti - come si può avere in un rapporto di persona - per mancanza di valutazione diretta/ fisica. Inoltre sebbene alcuni test possano essere ordinati a distanza, la visita della persona è comunque necessaria per la richiesta di altri esami strumentali, come risonanza magnetica, raggi X o scansioni TAC. - Necessità di una curva di apprendimento: tutto quello che si deve fare per una visita diretta è quello di presentare i propri problemi al curante. Mentre la telemedicina richiede l'uso di una tecnologia con cui molti potrebbero non avere familiarità. Questo è particolarmente difficile per gli anziani che non hanno familiarità con le tecnologie più avanzate |
|
- La comunicazione può essere difficoltosa: alcune persone non sono in grado di esporre bene i propri sintomi, cosa che è uno dei fattori necessari per i servizi di telemedicina. In questi casi, i medici si affidano al linguaggio del corpo o ad altri segnali non verbali durante la visita in persona. Molti di questi segnali non verbali, vengono persi con la telemedicina. - Non sempre è incluso nelle modalità di assistenza a distanza un rigoroso rispetto delle Linee guida, per questo è necessario un rapporto diretto tra medici attivi nel settore, in grado di rispettare le basi della medicina basata sulla evidenza, ed i fornitori dei servizi di telemedicina. - Problemi tecnici: con la tecnologia, ci saranno sempre problemi tecnici, come quelli di connettività, che possono ostacolare un'assistenza adeguata (vedi indirizzi per i Pazienti). - La telemedicina può accentuare le disuguaglianze nell'assistenza sanitaria: essa viene in genere eseguita tramite video, internet, smartphone, tablet quindi è necessario avere accesso ai dispositivi necessari per eseguire tali servizi, cosa che per molti in situazioni disagiate ed a rischio non si ha l’accesso a tale tecnologia |
Per ciò che riguarda il PNRR e l’Agenda digitale, purtroppo ormai anch’esso quasi una mitologia, si facciano con il suo ausilio i passi principali per rivitalizzare e modernizzare il nostro Sistema Sanitario, uscendo nel contempo non solo dalla depressione pandemica, che speriamo serva anche da stimolo, ma anche da quella ‘tragicamente bellica‘, per passare alla vera (o sistemica?) informatizzazione compresa la Telemedicina in quanto applicabile.
Note bibliografiche
- Ministero della Salute TELEMEDICINA. Linee di indirizzo nazionali C_17_pubblicazioni_2129_allegato.pdf (salute.gov.it) Marzo 2014
- Maryam A Hyder Razzak. Telemedicine in the United States: An Introduction for Students and Residents.J Med Internet Res.. Nov 24;22(11) 2020
- Khaled Elleithy Advanced Techniques in Computing Sciences and Software Engineering. Springer Editor: March 2010
- Sarkar N.. Biomedical informatics and translational medicine. Journal of Translational Medicine 2022, 8:22. http://www.translational-medicine.com/content/8/1/22.
- WHO Guideline: Recommendations on Digital Interventions for Health System Strengthening. World Health Organization 2020. https://apps.who.int/iris/bitstream/handle/10665/311941/9789241550505-eng.pdf?ua=1.
- American Telemedicine Association . Telehealth: Defining 21st Century Care. Arlington, VA: ATA; 2020. [2020-11-18]. https://www.americantelemed.org/resource/why-telemedicine/
- Williams S. Un Medico Virtuale. • Bollettino Notiziario - n° 9 settembre 2020 O.d.M. Bologna.
- Kane CK, Gillis K. The use of telemedicine by physicians: still the exception rather than the rule. Health Aff (Millwood) 2018 Dec;37(12):1923–1930.
- Mann DM, Chen J, Chunara R, Testa PA, Nov O. COVID-19 transforms health care through telemedicine: evidence from the field. J Am Med Inform Assoc. 2020 Apr 23;27(7):1132–1135.
- Haluza D, Naszay M, Stockinger A, Jungwirth D. Prevailing opinions on connected health in Austria: results from an online survey. Int J Environ Res Public Health. 2016 Aug 11;13(8). https://www.mdpi.com/resolver?pii=ijerph13080813.
- Mann DM, Chen J, Chunara R, Testa PA, Nov O. COVID-19 transforms health care through telemedicine: evidence from the field. J Am Med Inform Assoc. 2020 Apr 23;27(7):1132–1135.
- Weinstein RS, Lopez AM, Joseph BA, Erps KA, Holcomb M, Barker GP, Krupinski EA. Telemedicine, telehealth, and mobile health applications that work: opportunities and barriers. Am J Med. 2014 Mar;127(3):183–7.
- Hind Bitar. and Sarah Alismail. The role of eHealth, telehealth, and telemedicine for chronic disease patients during COVID-19 pandemic: A rapid systematic review. Digit Health. Dec; 7:. 2021